Дисплазия тазобедренных суставов – распространенная патология у детей до года. Часто родители первыми обнаруживают, что у их крохи что-то не так, к примеру, одна ножка длиннее другой, складки ягодиц и беде несимметричные. Проверить, есть ли у ребенка патология можно так: положить его на стол, согнуть ножки в коленях и развести в стороны. Если коснуться поверхности не удастся, значит, имеется нарушение.
Это была форма, наблюдаемая в наших трех случаях. При анатомопатологическом исследовании две формы могут быть макроскопически выделены 1. Компактная форма: характеризуется наличием остеоидной ткани, которая постепенно окостеневает и предполагает появление зрелой кости. Кистозная форма: представляет собой одну или несколько полостей, окруженных описанными выше изменениями. Микроскопически появление этих двух форм уникально. Существует пролиферация волокнистой ткани с прогрессирующей оссификацией и разрушением пораженной кости.
Народные средства в лечение
Патогенез, по мнению некоторых, представляет собой метаплазию фиброзной ткани. Дифференциальный диагноз фиброзной дисплазии производится с гиперостозом, остеомой, остеохондромой, хордомой, гиперостозом менингиомой, гранулемой гигантских клеток, коричневой опухолью гиперпаратиреоза и окостенением фибромы. Они могут быть дифференцированы методами визуализации, но когда они терпят неудачу, дифференциация проводится путем анатомопатологического исследования.
Родители не должны затягивать с обращением к врачу. Нужно скорее обратиться к детскому ортопеду.
В подавляющем большинстве случаев ставят диагноз дисплазия – недоразвитие одного или сразу двух тазобедренных суставов.
Патология имеет три стадии: предвывих, подвывих и вывих сустава. Они отличаются уровнем смещения головки бедренной кости относительно вертлужной впадины. Самая сложная стадия – врожденный вывих бедра.
Оссибилизирующая фиброма является основным дифференциальным диагнозом моностотической формы фиброзной дисплазии из-за ее клинического, радиологического и анатомопатологического сходства. В голове и шее обычно содержится в челюсти и челюсти, но иногда их можно наблюдать в околоносовых пазухах, на орбите и в черепах.
Этот процесс характеризуется оссификацией в полосах, которые анастомозируются, чередуясь с волокнистой пролиферацией. Сомнения остаются в отношении характера этого процесса, который, по мнению некоторых, был бы вариантом фиброзной дисплазии. Он, как правило, более агрессивен, чем фиброзная дисплазия, но часто клинически неразличимы. Оссибирующая фиброма при рентгенографическом исследовании представляет собой четко определенный определенный запас для компьютерной томографии, что облегчит его дифференциацию от фиброзной дисплазии. 6.
Диагностика дисплазии тазобедренного сустава
Еще в условиях роддома первый осмотр крохи проводит врач-неонатолог. Затем за развитием и состоянием крохи следит участковый педиатр. Если у специалиста возникли какие-либо подозрения, он направляет ребенка на дополнительные исследования, к примеру, УЗИ, а также на консультацию к детскому ортопеду.
Некоторые авторы не согласны с тем, что почти все доброкачественные фибро-костные поражения, в том числе фиброзная дисплазия и окостенение фибромы, показывают хорошо определенные края при томографии, что делает невозможным дифференцирование. Он обычно гетерогенный и может быть однослойным или многослойным. Он имеет эксцентричный рост, но обычно не вызывает смещения костной ткани.
Анатомопатологическое исследование используется для дифференциальной диагностики этих поражений. Обычно окостенение фибромы имеет костную капсулу, которая отсутствует в фиброзной дисплазии. Остеоидные трабекулы обычно зрелые, с некоторыми остеобластами по краям и важны для дифференциального диагноза фиброзных костных трабекул, обычно незрелых.
Стоит отметить, что первое плановое посещение последнего должно состояться, когда грудничку исполнится 1 месяц. После этого к нему на профилактический осмотр приходят в 3, 6 месяцев и в возрасте года.
Ортопед проводит осмотр и если есть необходимость, направляет на УЗИ. Это вполне безопасный метод исследования, но он не позволяет все патологические изменения в суставе. То есть УЗИ больше подходит для скрининга, а также для контроля за эффективностью терапии.
Эти гистологические результаты противоречивы, так как в некоторых случаях фиброзная дисплазия в возникших краниофациальной кости, как правило, более дифференцированной 6. разница между этими объектами трудно из-за отсутствия четко определенных диагностических критериев.
Лечение как фиброзной дисплазии, так и оссинирующей фибромы является хирургическим, направленным на его полное удаление, возможностью повторения и потому, что они не являются радиочувствительными. Злокачественность встречается редко. Окосительная фиброма, несмотря на медленный рост, может иметь локально более агрессивное поведение. Волокнистая дисплазия представляет собой доброкачественное поведение, а радикальная хирургия не всегда оправдана. Удаление может быть затруднено из-за отсутствия разграничения между опухолью и нормальной костной тканью и часто является экономичным в попытке избежать увечий.
Также врач может назначить рентгенографию. Этот метод позволяет намного лучше оценить состояние сустава и течение заболевания.
Дисплазия коленных суставов у новорожденных
Данная патология возникает не менее часто бедренной. Стоит отметить, что она может как врожденной, так и приобретенной. Дисплазия образуется вследствие изнашивания хряща коленной чашечки. В результате возникают сильные болевые ощущения. Предотвратить их появление можно только с помощью своевременно начатого лечения.
Повторение фиброзной дисплазии происходит чаще, чем окостенение фибромы и происходит в наших трех случаях. Волокнистая дисплазия - это заболевание, поражающее молодых людей. Он обладает доброкачественным поведением с обычно медленным и бессимптомным ростом, но, по своему расположению, может вторгнуться и вызвать сжатие благородных структур у основания черепа и орбиты. Эти характеристики не следует упускать из виду во время хирургического планирования. Поскольку это «опухоль» без точных и рецидивирующих пределов, важно удалить как можно больше ткани, но операция должна быть экономичной, чтобы не приводить к увечьям и функциональному дефициту.
Причиной появления заболевания является: наследственность; недостаточное поступление питательных веществ плоду; вредные привычки беременной; патологические процессы при вынашивании; инфекционные и вирусные заболевания.
На наличие дисплазии указывает асимметрия колен, позднее начало ходьбы, вывернутые пальцы.
Как лечить дисплазию у детей до года
Если диагноз подтвердился, терапию начинают немедленно. Если ее отложить или вовсе не начать, легкая степень сменяется на более тяжелую: предвывих на подвывих, а затем и полноценный вывих.
Чем опасна дисплазия тазобедренных суставов у детей?
Следует избегать лучевой терапии из-за риска злокачественного заболевания и неэффективности. В голове и на шее дифференциальный диагноз моностотической формы должен быть сделан с окостенением фибромы. Из-за подобного клинического и радиологического поведения анатомопатологическое исследование имеет важное значение для дифференциации. Постоянное наблюдение за пациентами необходимо для того, чтобы возможные рецидивы диагностировались на ранней стадии.
Фронто-орбитальная сфероидная фиброзная дисплазия. Хирургия головы и шеи - отоларингология. 2-й. редактор том 1; Филадельфия: Издатели Липпинкотт-Равен. Отоларингологии. 3-й. редактор об. Обратимая визуальная потеря, вызванная фиброзной дисплазией. Окосительная фиброма с участием околоносовых пазух, орбиты и передней черепной ямки: отчет о заболевании. Хрящ щитовидной железы - хрящ тироидеи; кольцевой хрящ - хрящ; разрастание - хрящевая эпиглотка. Пирамидальный хрящ - хрящевой аритеноидеа; рогатый хрящ - хрящ корнилулата; конусообразный хрящ - клинообразный хрящ; хрящ пшеницы - триглицерид хряща. В полости гортани образуются две пары больших складок.
Родители должны понимать, что курс будет довольно длительным – около года, к тому же лечение в таком случае всегда комплексное, то есть необходимо выполнять сразу несколько мероприятий. Мама и папа должны набраться терпения: терапия врожденного вывиха непрерывная, длительная и на первых порах воспринимается ребенком очень тяжело.
В пределах истинной пустоты складываются вокальная связь - вокальный бой, голосовой мускул - м.вокалис. Большая часть слизистой оболочки гортани состоит из, казалось бы, многослойного призматического хрустящего эпителия. Полость гортани разделена на три части.
Расстояние от входа гортани до ее фальшивых сгибов называется антилопной ветвью гортани; между двумя ложными гласными складывается щель-рима-вестибули; другая щель заключена в две истинные гласные, которые называются расплывчатыми щелевидными гроттидами или голосом. Подробнее об анатомии горла можно узнать по адресу.

Детей возрастом до месяца необходимо широко пеленать. Это касается дисплазии и коленных, и бедренных суставов.. Принцип этого мероприятия таков: стандартную фланелевую пеленку складывают в виде прямоугольника шириной 15-17 см; ее прокладывают между отведенными в стороны ножками малыша, согнутыми в коленных и бедренных суставах.
Дисплазия коленных суставов у новорожденных
Препаративные ларинксовые поражения описаны как модифицированный эпителий с повышенной вероятностью прогрессирования к плоскоклеточной карциноме. Модифицированный эпителий показывает различные цитологические и архитектурные изменения, которые обычно группируются под термином «дисплазия».
Широко признано, что переход от нормального эпителия к плоскоклеточному раку гортани является длинным, сложным и многостадийным процессом, связанный с прогрессирующим накоплением генетических изменений, приводящих к накоплению трансформированных эпителиальных клеток. В некоторых случаях также используются другие термины, такие как плоскоклеточная интраэпителиальная неоплазия. Редко, злокачественная трансформация может развиваться даже из морфологически нормального эпителия. Атыпия не считается синонимом дисплазии.
Края завернутой ткани должны доставать до колен. Если родители не пеленают грудничка, можно класть пеленку поверх подгузника и фиксировать ползунками, которые крепят на плечиках.
Одежда для детей с дисплазией должна быть свободной, чтобы можно было подложить пеленку, и хорошо фиксироваться на теле. Дети быстро привыкают к новой методике пеленания, хорошо ее переносят и при снятии пленки/подгузника, оставляют ножки отведенными.
Атыпия используется в контексте воспалительных и регенеративных изменений и, в частности, цитологических признаков. Всемирная организация здравоохранения определяет предраковых поражений гортани как морфологических изменений слизистой оболочки, вызванной хроническими локальными факторами раздражающих или из-за локального выражения общих заболеваний, в которых существует высокая вероятность деградации сущности и влияния на окружающие ткани.
В их развитии, в некоторых случаях, плоскоклеточные внутриэпителиальные поражения являются самоограничивающимися и обратимыми, а некоторые продолжают развиваться в плоскоклеточный рак, несмотря на тщательный мониторинг и лечение. Около 95% злокачественных новообразований гортани являются плоскоклеточными карциномами. Большинство новообразований происходят из супраглототической и глотки.
Также нужно заниматься лечебной гимнастикой – заниматься бедрами малыша – разводить ноги в бедрах в стороны при каждой смене подгузника или пеленки, переодевании. Полезно записаться на специальный курс плавания.
Если широкое пеленание и лечебная гимнастика оказались малоэффективными, врач назначает использование одного из ортопедических пособий:
Полный спектр очагов поражения гортани наблюдается преимущественно у взрослого населения и чаще затрагивает мужчин, чем женщин, и это расхождение особенно заметно после 54 лет. Средний возраст для первоначального диагноза поражений предшественника составляет от 0 до 5 лет. Возраст пациента в начале потребления табака, продолжительность потребления, качество табака. Курение в молодом возрасте, длительное употребление табачных изделий, курение большого количества сигарет в день, глубокая ингаляция сигаретного дыма. Избегание сигарет и алкоголя может предотвратить около 90% карциномы язвы гортани на месте.
- Стремена Павлика – самый щадящий аппарат для сустава. Кроме того, изделие является удобным для грудничка и его родителей. Стремена назначают с 3 недели жизни и до 9 месяцев;
- Шины-распорки. Это могут быть изделия с бедренными или подколенными туторами, для хождения;
- Подушка Фрейка – это пластиковое изделие в виде штанов, которое поддерживает ноги в положении «лягушки ». Назначают с 1 месяца и до 9 с заменой пособия по мере роста малыша.
Как можно судить из вышесказанного, все использующиеся изделия применяются для того, чтобы зафиксировать ноги в функционально выгодном положении. Самую большую распространенность среди детей от месяца до полугода получили стремена Павлика, а также отводящая шина с подколенными туторами. С полугода чаще назначают отводящие шины с бедренными туторами или шины для хождения.
Полициклические ароматические углеводороды, металлический порошок, цементный порошок, лаки и тому подобное. Нет доказательств влияния значимых генетических факторов на канцерогенез гортани. Фрейдман сначала предполагает, что диспластические поражения гортани рассматриваются так же, как изменения, соответствующие изменениям в шейке матки. Таким образом, эта классификация отличает кератоз без дисплазии.
Классификация, предлагаемая в Любляне, Словения, длилась более 25 лет, не включает в себя трехклассную постановку и предназначена для охвата конкретных клинических и гистологических проблем гортани. Бинарная классификация плоскоклеточных интраэпителиальных новообразований; Классификация ВОЗ, описывающая диспластические изменения; классификация из Любляны, Словения. Эти классификации различаются концептуально и терминологически, и аналогия между ними может быть только ориентировочной.
Кроме того, в комплекс лечения входит физиотерапия, в частности электрофорез с кальцием, а также лечебная физкультура. Массаж тоже будет полезен для ребенка с дисплазией. При этом заниматься ЛФК и проводить массажные процедуры должен только специалист.
Взрослые должны понимать, что ни в коем случае нельзя отказывать от терапии и самовольно ее прерывать. Бывает, родители самостоятельно решают снять шину или другое фиксирующее устройство.
Диагностика дисплазии тазобедренных суставов у детей
Толстый гиперпластический эпителий, редкий митоз, ограничение супрабазальных слоев, нормальное созревание, общая кератинизация поверхности, отсутствие ядерного плеоморфизма. Эпителиальная гиперплазия, повышенное количество митозов, три или более слоев базальных клеток, слабо выраженный ядерный плеоморфизм. Все три класса могут проявляться как атрофические формы.
Причины возникновения дисплазии тазобедренных суставов у детей
В этих случаях необходимо увеличить спрос на возможные вспышки инвазивной карциномы. Классификация Всемирной организации здравоохранения для предраковых гортанных поражений включает. Очень немногие поражения могут демонстрировать гиперкератоз или паракератоз без клеточной атипии или дисплазии.
Нельзя этого делать, так как невылеченная патология может спровоцировать развитие диспластического коксартроза – тяжелого заболевания, которое проявляется нарушением походки, болями, снижением амплитуды движений суставов и приводит к инвалидности. Устранить такую патологию можно только хирургическим путем.
При консервативном лечении малыш долго не начинает ходить. Однако родители не должны ускорять этот процесс и самостоятельно ставить его на ноги без разрешения ортопеда, потому что можно усугубить ситуацию и вернуться в плане прогресса.
В случае, когда дисплазия тазобедренных суставов у детей не устраняется консервативными методами, проводят операцию. Во время мероприятия головку бедренной кости вправляют и восстанавливают анатомическое соответствие элементов тазобедренного сустава. Количество и объем операций определяются строго индивидуально.

После хирургического вмешательства необходима длительная фиксация. Затем наступает период реабилитации с применением физических нагрузок, лечебной физкультуры, физиотерапии, назначается массаж.
При дисплазии коленных суставов с ярко выраженными диспластическими изменениями борются с помощью гипсовой повязки. Наложение шины из гипса позволит зафиксировать конечности в несгибаемом положении. По достижении малышом 2 лет могут назначить хирургическое вмешательство, если консервативные меры оказали неэффективными.
Чтобы суставы нормально развивались, малыша нужно широко пеленать или не делать этого вовсе. Нельзя прибегать к старым методам тугого пеленания, когда ножки выпрямляются и стягиваются пеленкой. Но им нужно хорошо двигаться, а в состоянии покоя необходимо физиологическое положение – ножки согнуты в коленях и разведены.
Дисплазия тазобедренных суставов — опасное заболевание, которое может значительно ухудшить качество жизни ребенка в будущем и повлиять на развитие. Узнайте, как определить патологию, чтобы предотвратить ее дальнейшее развитие и обеспечить крохе здоровое будущее!
Дисплазия тазобедренных суставов — врожденная патология, при котором происходит неполноценное развитие тканей и структур сустава, вследствие чего возникает ряд патологических изменений, влекущих за собой искривление позвоночника, ранний остеохондроз, а в тяжелых случаях даже инвалидность.
Причины возникновения дисплазии тазобедренных суставов у детей
Нарушение в развитии тазобедренных суставов является врожденным заболеванием, то есть происходит в процессе внутриутробного развития. Причинами недоразвитость мышечной, костно-хрящевой или связочной структуры сустава являются:
- генетический фактор (если у матери или отца ребенка была дисплазия, то появляется большой риск развития заболевания у ребенка)
- загрязненность экологии (установлено, что средний показатель заболевания по стране составляет 2-3%, тогда как в наиболее экологически загрязненных областях риск заболеваемости повышается до 12%)
- миелодисплазия (заболевание, для которого характерна недоразвитость позвоночника или спинного мозга, которая приводит к тяжелым последствиям, среди которых и дисплазия тазобедренных суставов)
- воздействие материнских гормонов на плод (в последний триместр беременности организм женщины усиленно продуцирует гормоны, которые подготавливают организм к родам и помогающие ослабить связки)
Также выделяют факторы, которые сами по себе не способствуют развитию дисплазии, но косвенно к ней приводят:
- тонус матки при беременности
- ягодичное предлежание
- крупный размер плода
- маловодие, различного происхождения
- неправильное питание беременной женщины, нехватка в рационе витаминов и микроэлементов
- женский пол у ребенка (из-за большей подверженности к воздействию материнских гормонов)
- токсикоз

Установлено, что больше подвержены заболеванию дети, рожденные при поздней беременности (после 45-50 лет) и первенцы.
Признаки дисплазии тазобедренных суставов у детей
Заболевание может обнаружится как при рождении ребенка, так и в первый год жизни. Так как дисплазия тазобедренного сустава — тяжелое заболевание, которое может сказаться на дальнейшем развитии ребенка, очень важно диагностировать его на начальных стадиях. Специалисты выделяют признаки, которые легко сможет заметить мама без сторонней помощи:
- количество складок на ножках больного дисплазией ребенка, как правило, неравномерное, они расположены асимметрично
- одна из ножек короче другой
- ягодицы асимметричны
- при отведении в стороны согнутых ножек ребенка чувствуется скованность, не дающая завершить движение
- при сведении ножек ребенка видна промежность
- в более старшем возрасте, при наличии запущенной дисплазии, у ребенка появляется «утиная» походка

При выявлении перечисленных признаков следует как можно скорее обратиться к специалисту-ортопеду!
Качественный осмотр новорожденных в роддоме исключает вариант, что болезнь может быть упущена из виду, но каждой маме следует быть бдительной и обращать особое внимание на развитие своего ребенка, не полагаясь на врачей. Важно также проводить плановые осмотры ребенка у ортопеда, которые производятся на первом, третьем, шестом месяце жизни ребенка, а также в годовалом возрасте.
Диагностика дисплазии тазобедренных суставов у детей
Если Вы выявили у своего ребенка какой-либо симптом дисплазии, то поможет разобраться есть ли у малыша патология опытный ортопед. На приеме врач проведет сбор анамнеза, в ходе которого задаст маме ряд вопросов требующих правдивых и подробных ответов. На этом этапе диагностики врача интересует, имеется ли генетическая предрасположенность к заболеванию, особенность протекания беременности, а также особенности развития ребенка.

После уточнения необходимой информации, врач-ортопед проводит непосредственный осмотр. Он осматривает ребенка в положении на животе и на спине, проводит соответствующие методики выявления нарушений, определенные для каждого возраста. Даже если специалист видит какие-либо отклонения от нормы, он не имеет права ставить диагноз без дополнительного исследования.
Точно подтвердить дисплазию тазобедренных суставов может только УЗИ и рентгенография.

Степени дисплазии тазобедренных суставов у детей
ДТС может быть определенна не сразу и может перейти в более тяжелую стадию, требующую длительного, не всегда результативного, лечения. Поэтому очень важно диагностировать патологию на более ранней стадии для успешного лечения и гармоничного развития крохи. Современная медицинская классификация выделяет такие стадии заболевания:
- Незрелость сустава — состояние, при котором имеются незначительные отклонения от норм развития тканей, что легко диагностировать с помощью УЗИ. Как правило, незрелость суставов характерна для недоношенных детей и заболеванием не является, а считается пограничной чертой между нормой и патологией
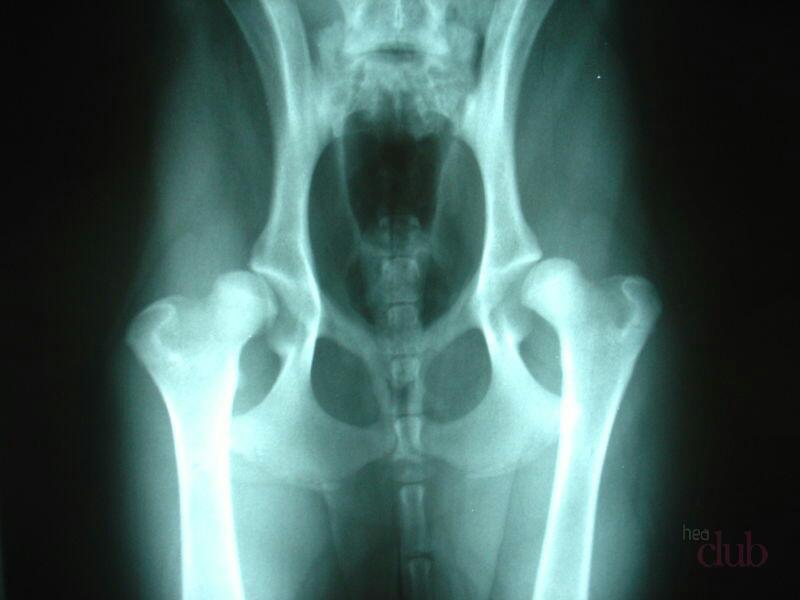
- Предвывих сустава — нарушение развития сочленений без смещения тазовой кости, дающее симптомы и отлично диагностируемое с помощью рентгена. Может встречаться у новорожденных, подростков, пожилых людей
- Подвывих сустава — на этой стадии происходит незначительно смещение бедренной кости
- Врожденный вывих — состояние, при котором бедренная кость выходит за пределы своего места локализации
Двустороння дисплазия тазобедренных суставов у детей
При двухсторонней дисплазии тазобедренных суставов патология развития тканей происходит симметрично. Опасность протекания заболевания заключается в сложности диагностирования.
Родители могут определить патологию на более позднем этапе ее развития, когда дисплазия тазобедренных суставов уже запущена, так как основные приемы самостоятельного выявления заболевания, по признаку асимметричности, нерезультативны.
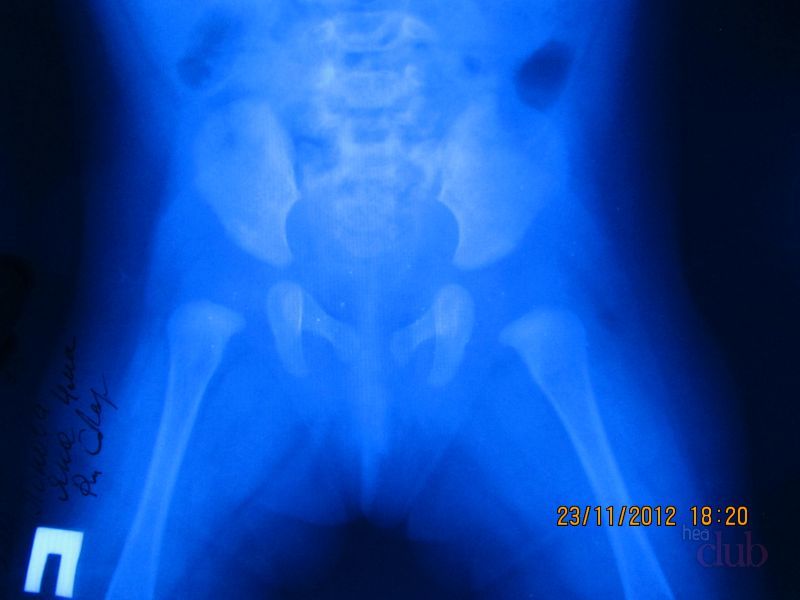
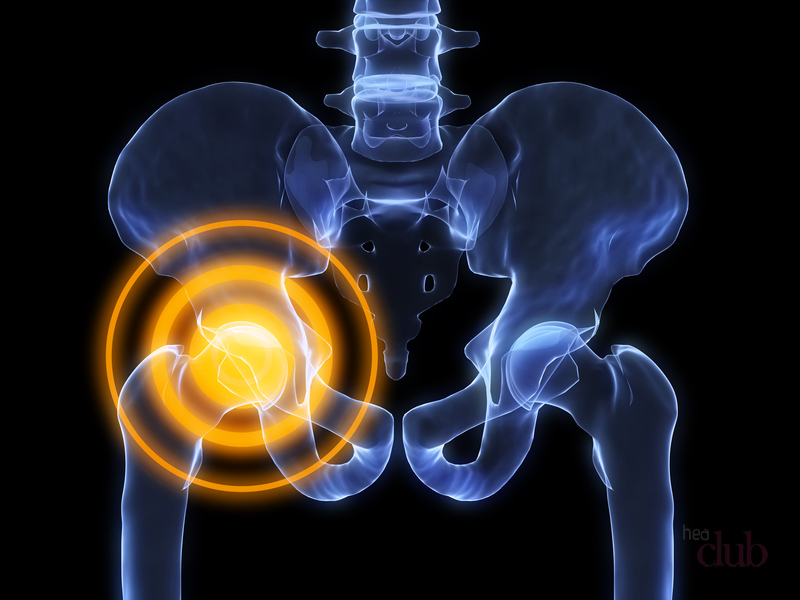
Это состояние осложняется и тем, что требуется целый комплекс мероприятий, направленных на лечение недуга и длительный восстановительный период. Своевременная консультация у ортопеда поможет избежать двухсторонней дисплазии тазобедренных суставов.
Чем опасна дисплазия тазобедренных суставов у детей?
Дисплазия тазобедренных суставов крайне опасная патология, которая может негативно сказаться на развитии ребенка и оказать воздействие на всю дальнейшую жизнь. При несвоевременном диагностировании и неправильном лечении заболевание может привести к ряду заболеваний:
- остеохондрозу
- искривлению позвоночника
- артриту
- нарушениям в анатомии таза

Кроме этого, дисплазия тазобедренных суставов в будущем проявляется «утиной» походкой, затрудненным передвижением и частыми болями, а в более тяжелых случаях станет причиной инвалидности.
Инвалидность и дисплазия тазобедренных суставов у детей. Может ли дисплазия обернуться инвалидностью?
Несвоевременное лечение дисплазии тазобедренных суставов или неточность диагноза могут повлечь серьезные осложнения, вплоть до инвалидизации в будущем. Если ребенку не будет указан необходимый уход и современные методы лечения, то дисплазия может перерасти в коксартроз тазобедренного сустава.
Коксартроз сопровождается сильной болью, сустав становится тугоподвижным, мышцы атрофируются, а одна нога становится короче другой. Вследствие этого образуется хромота и ограниченность движений при ходьбе.
Дисплазия тазобедренных суставов до года и в год
Чем раньше начинается лечение дисплазии тазобедренных суставов, тем большие шансы на полное выздоровление и тем меньшей будет длительность лечения. Методы и приемы лечения разительно отличаются у детей до года и после.
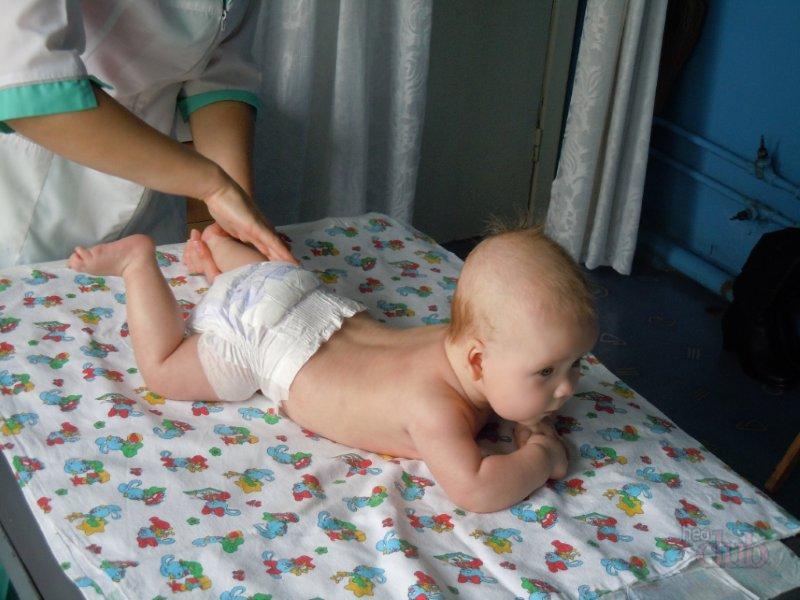
Детям первого года жизни назначается мягкое пеленание и гимнастика. Различные жесткие конструкции не применяются в столь раннем возрасте, допускаются лишь мягкие прокладки. Для детей более старшего возраста применяются специфические ортопедические средства:
- стремена Павлика
- аппарат Гневковского
- шинирование
- шина Фрейка
- штанишки Беккера
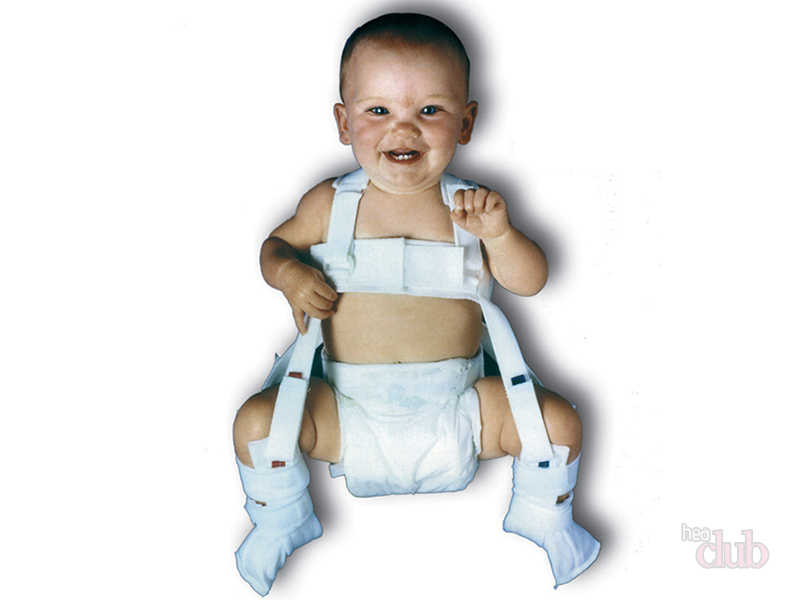
Если заболевание не удается излечить консервативными методами, то после года ребенку назначается операция.
Признаки симптомы дисплазии тазобедренных суставов: советы и отзывы
Опыт многих мам, дети которых болеют дисплазией тазобедренных суставов, показывает, что своевременное обращение к врачу позволяет полностью излечить заболевание. Важно проявлять большую бдительность к своему малышу, чтобы не пропустить развитие тяжелого заболевания и вовремя оказать необходимое лечение.

Ни в коем случае не следует применять какие-либо народные средства и самостоятельно решать вопрос о приеме лекарств или применении массажей для ребенка — это может усугубить проблему и привести к потере драгоценного времени.
Видео: Врожденная дисплазия тазобедренных суставов
